El linfoma de tipo no Hodgkin es un cáncer que ocurre en los linfocitos, el cual es un tipo de glóbulo blanco de la sangre. Este linfoma se denomina así para diferenciarlo del Linfoma Hodgkin.

¿Qué es?
El linfoma no Hodgkin (LNH) es un grupo de cánceres de la sangre que incluye todos los tipos de linfoma excepto el linfoma de Hodgkin.Los síntomas incluyen agrandamiento de los ganglios linfáticos, fiebre, sudoración nocturna, pérdida de peso y cansancio.
Otros síntomas pueden incluir dolor óseo, dolor torácico o picazón. Algunas formas son de crecimiento lento, mientras que otras son de crecimiento rápido.
Los linfomas son tipos de cáncer que se desarrollan a partir de los linfocitos, un tipo de glóbulos blancos.Los factores de riesgo incluyen una función inmunitaria deficiente, enfermedades autoinmunes, infección por Helicobacter pylori, hepatitis C, obesidad e infección por el virus de Epstein-Barr.
La Organización Mundial de la Salud (OMS) clasifica los linfomas en cinco grupos principales, incluyendo uno para el linfoma de Hodgkin. Dentro de los cuatro grupos para el linfoma no Hodgkin, hay más de 60 tipos específicos de linfoma El diagnóstico se realiza mediante el examen de una biopsia de la médula ósea o de los ganglios linfáticos. El diagnóstico por imágenes médicas se realiza para ayudar a estadificar el cáncer.
Historia

Los linfomas no Hodgkin abarcan una amplia gama de neoplasias derivadas de células T, células B, células NK y sus precursores en el sistema linfoide. Como su incidencia aumentó drásticamente, estos tipos de linfomas han generado un gran interés entre los científicos, en parte debido a su interesante biología y capacidad de respuesta a la terapia.
Desde la descripción inicial del linfoma de Hodgkin y otros tipos que ahora se conocen como linfomas no Hodgkin, se han propuesto diferentes sistemas de clasificación.
En los últimos 30 años, se ha observado un progreso importante en la clasificación, diagnóstico, estadificación, pronóstico y tratamiento de pacientes con linfomas no Hodgkin. Se puede decir que el enfoque de los linfomas no Hodgkin ha proporcionado un paradigma para los avances en otros tipos de cáncer.
Historia de los descubrimientos y nomenclaturas
El linfoma de Hodgkin lleva el nombre de Thomas Hodgkin (1798-1866), que era un médico de una familia cuáquera  que estudió medicina en Edimburgo y París.
que estudió medicina en Edimburgo y París.
Como uno de los patólogos británicos más prominentes de su tiempo, ocupó el cargo de conservador del museo de patología de la Escuela de Medicina del Hospital Guy desde 1825, donde estudió muestras conservadas de órganos humanos.
También fue un demostrador de anatomía mórbida, haciendo notables avances en esta área.
En 1832 publicó en el Journal of the Medical and Chirurgical Society de Londres un artículo titulado “On Some Morbid Appearances of the Absorbent Glands and Spleen” que pasó casi desapercibido en ese momento.
Más de tres décadas después, otro médico británico llamado Samuel Wilks describió las mismas características de la enfermedad y le puso el nombre de Hodgkin. Desde entonces, este tipo de malignidad de los ganglios linfáticos lleva este nombre.
Existen seis tipos de linfoma de Hodgkin, pero hasta la fecha se han descrito al menos 61 tipos de linfomas que tienen características diferentes del linfoma de Hodgkin. Estos fueron designados linfomas no Hodgkin y se dividen en base a su desarrollo, diseminación y opciones de tratamiento.
Hoy en día, el linfoma no Hodgkin representa la neoplasia maligna más común del sistema linfático, y desde principios de 1970 las tasas de incidencia casi se han duplicado.
La evolución de las clasificaciones
Aunque el consenso para la clasificación del linfoma de Hodgkin se alcanzó rápidamente, la clasificación de una miríada de otros linfomas siguió siendo un tema abierto.
La clasificación Rappaport (propuesta por Henry Rappaport en 1956 antes del advenimiento de la inmunología moderna) se convirtió en la primera clasificación ampliamente aceptada. La disposición arquitectónica de las células neoplásicas y su identificación citológica formaron su base histológica.
La clasificación de Lukes-Collins se publicó en 1975 e intentó relacionar la morfología celular con la función inmunológica. Aunque mejoró nuestra comprensión de la inmunología del linfoma, no hubo mejoría pronóstica sobre la clasificación de Rappaport.
La Working Formulation for classifying non-Hodgkin’s lymphomas fue publicada en 1982 y reemplazó rápidamente la clasificación de Rappaport y Lukes-Collins con la introducción de tres grupos pronósticos: bajo, intermedio y alto grado.
En 1994, un grupo de hematopatólogos de Europa y América propuso un nuevo enfoque para clasificar el linfoma no Hodgkin, teniendo en cuenta las características inmunológicas, genéticas y clínicas de los trastornos y no sólo las características histopatológicas de las células tumorales. Se denominó la Clasificación Revisada Europea-Americana de Neoplasias Linfoides (clasificación REAL).
Los conceptos de esta clasificación fueron probados en un estudio internacional de más de 1.400 casos de ocho países y cuatro continentes. Su implementación resultó en la reproducibilidad del diagnóstico del linfoma, con una mejora significativa en comparación con los sistemas anteriores.
Aún así, hubo algunos inconvenientes con este enfoque; por ejemplo, no estableció criterios clínicamente relevantes para la clasificación de los linfomas foliculares y no hubo un estándar de oro bien definido para el diagnóstico del linfoma anaplásico de células grandes.
Este enfoque fue adoptado y mejorado posteriormente como la clasificación de la Organización Mundial de la Salud (OMS), que se ha convertido en el estándar para los médicos del mundo.
Causas
Los investigadores han encontrado que el linfoma no Hodgkin (LNH) está relacionado con varios factores de riesgo, pero se desconoce la causa de la mayoría de los linfomas. Esto se complica por el hecho de que los linfomas son en realidad un grupo diverso de cánceres.
Cambios en los genes
Los científicos han progresado mucho en la comprensión de cómo ciertos cambios en el ADN pueden hacer que los linfocitos normales se conviertan en células de linfoma. El ADN es la sustancia química en nuestras células que compone nuestros genes, que controlan el funcionamiento de nuestras células. Nos parecemos a nuestros padres porque ellos son la fuente de nuestro ADN. Pero el ADN afecta a algo más que a nuestro aspecto.
Algunos genes controlan cuándo las células crecen, se dividen y mueren:
- Los genes que ayudan a las células a crecer, dividirse y mantenerse vivas se llaman oncogenes.
- Los genes que ayudan a mantener la división celular bajo control o a hacer que las células mueran en el momento adecuado se denominan genes supresores de tumores.
Los cánceres pueden ser causados por mutaciones (cambios) en el ADN que activan los oncogenes o desactivan los genes supresores de tumores.
Algunas personas heredan mutaciones del ADN de uno de sus padres que aumentan su riesgo de algunos tipos de cáncer. Tener antecedentes familiares de linfoma (linfoma de Hodgkin, linfoma no Hodgkin, LLC) parece aumentar su riesgo de linfoma.
Los cambios geneticos
Los cambios genéticos relacionados con el LNH generalmente se adquieren durante la vida, en lugar de ser hereditarios. Los cambios genéticos adquiridos pueden ser el resultado de la exposición a la radiación, químicos que causan cáncer o infecciones, pero a menudo estos cambios ocurren sin razón aparente.
Parece que ocurren con más frecuencia a medida que envejecemos, lo que podría ayudar a explicar por qué la mayoría de los linfomas se observan en personas mayores.
Algunos de los cambios genéticos que conducen a ciertos tipos de linfoma son ahora conocidos. Por ejemplo, en el linfoma folicular, las células a menudo tienen un intercambio de ADN (conocido como translocación) entre los cromosomas 14 y 18, lo que activa el oncogén BCL-2. (Los cromosomas son largas hebras de ADN en cada célula.) Este oncogén evita que la célula muera en el momento adecuado, lo que puede conducir a un linfoma.
Los científicos están aprendiendo mucho sobre los cambios genéticos exactos involucrados en los diferentes tipos de LNH. Esta información se está utilizando para desarrollar pruebas más precisas para detectar y clasificar ciertos tipos de linfoma. Esperamos que estos descubrimientos también puedan ser utilizados para desarrollar nuevos tratamientos.
Aunque los investigadores están comenzando a entender algunos de los cambios genéticos que pueden llevar al LNH, todavía no saben por qué se desarrollan muchos de estos cambios genéticos, especialmente en personas sin factores de riesgo aparentes.
Cambios en el sistema inmunitario
Los linfocitos (las células a partir de las cuales se originan los linfomas) son células del sistema inmunitario, por lo que no es sorprendente que los cambios en el sistema inmunitario parezcan jugar un papel importante en muchos casos de linfoma:
Las personas con inmunodeficiencias (debido a afecciones hereditarias, tratamiento con ciertos medicamentos, trasplantes de órganos o infección por VIH) tienen una probabilidad mucho mayor de desarrollar linfoma que las personas sin un sistema inmunitario debilitado.
Los humanos con ciertas enfermedades autoinmunes (en las que el sistema inmunitario ataca constantemente a cierta parte del cuerpo) tienen un mayor riesgo de linfoma.
Las personas con ciertas infecciones crónicas también están en mayor riesgo, probablemente porque el sistema inmunitario está constantemente produciendo nuevos linfocitos para combatir la infección, lo cual aumenta las probabilidades de que se produzcan errores en su ADN.
¿Quién está en mayor riesgo?
Aunque se desconoce la causa de la mutación inicial que desencadena el linfoma no Hodgkin, varios factores pueden aumentar el riesgo de desarrollar la afección.
Esto incluye tener:
- Una condición médica que debilita su sistema inmunológico, como el VIH.
- Tratamiento médico que debilita su sistema inmunológico, por ejemplo, tomar medicamentos para inhibir su sistema inmunológico después de un trasplante de órgano.
- Una condición autoinmune (una condición causada por problemas con el sistema inmune), como artritis reumatoide, lupus o síndrome de Sjögren
- Ha sido infectado con el virus de Epstein-Barr, un virus común que causa la fiebre glandular
- Ha sido infectado con el virus linfotrópico de células T humanas (HTLV)
- Una infección por Helicobacter pylori: una infección bacteriana común que generalmente infecta el revestimiento del estómago y el intestino delgado.
- Recibió quimioterapia o radioterapia para un cáncer anterior
- Enfermedad celíaca – una reacción adversa al gluten que causa inflamación del intestino delgado.
El linfoma no Hodgkin no es infeccioso y no se cree que sea hereditario, aunque su riesgo puede aumentar ligeramente si un pariente de primer grado (como un padre o un hermano) ha tenido linfoma.
Puede ocurrir a cualquier edad, pero un tercio de los casos se diagnostican en personas mayores de 75 años y la afección es ligeramente más común en hombres que en mujeres.
Factores de riesgo
Cualquier cosa que pueda aumentar su riesgo de contraer una enfermedad se llama factor de riesgo. Tenga en cuenta que tener uno o más de estos factores de riesgo no significa que le dará linfoma.
Edad y género
Aunque el LNH puede ocurrir a cualquier edad, poco más de un tercio (35%) de las personas diagnosticadas con LNH tienen 75 años o más. En general, el LNH es ligeramente más común en los hombres que en las mujeres.
Sistema inmunológico debilitado
Las personas cuyo sistema inmunitario no está funcionando tan bien como debiera son más propensas a desarrollar un linfoma. La inmunidad puede ser reducida por las siguientes razones:
- Tomar medicamentos para detener el rechazo de órganos después de un trasplante.
- VIH o SIDA
- nacer con una rara condición médica que afecta la inmunidad
- enfermedades autoinmunes
- Si usted tiene una enfermedad autoinmune, su propio sistema inmune ataca el tejido de su cuerpo como lo haría con un germen. Las enfermedades autoinmunes incluyen la artritis reumatoide, la anemia hemolítica, la enfermedad celíaca, el síndrome de Sjogren y el lupus eritematoso sistémico.
Infecciones
Varios virus y bacterias se han relacionado con un mayor riesgo de LNH. Sin embargo, muchas de estas infecciones son poco comunes en el Reino Unido. Así que el número real de casos causados por infecciones aquí es pequeño.
La infección es sólo una parte de un proceso complejo para que el cáncer se desarrolle. La mayoría de las personas con estas infecciones no desarrollan LNH. Y el LNH en sí no es infeccioso.
Helicobacter pylori
Una infección bacteriana más común llamada Helicobacter pylori puede causar un tipo raro de linfoma que comienza en el estómago. Este tipo de linfoma se llama linfoma MALT. MALT significa tejido linfoide asociado a la  mucosa. Esto significa que el linfoma comienza en el tejido linfático fuera del sistema linfático principal. En este caso, en el revestimiento del estómago.
mucosa. Esto significa que el linfoma comienza en el tejido linfático fuera del sistema linfático principal. En este caso, en el revestimiento del estómago.
Virus de inmunodeficiencia humana (VIH)
Tener el virus de inmunodeficiencia humana (VIH) aumenta el riesgo de una persona de desarrollar LNH. Este riesgo es mayor en algunos tipos de LNH, como el linfoma difuso de células B grandes (DLBCL).
El VIH a menudo puede ser tratado con éxito con terapia antirretroviral altamente activa (HAART, por sus siglas en inglés). El riesgo de LNH ha disminuido desde la introducción de la terapia antirretroviral altamente activa en 1996.
Virus del linfoma de células T 1 (HTLV1)
La infección con un virus llamado virus del linfoma de células T humano 1 (HTLV1) puede aumentar el riesgo de desarrollar LNH. El HTLV1 es más común en Japón y el Caribe.
virus de Epstein Barr
El virus de Epstein Barr está relacionado con una mayor incidencia de un tipo de LNH llamado linfoma de Burkitt. El linfoma de Burkitt es más común en África que en Europa. Es el virus que causa la fiebre glandular (mononucleosis). Las personas que han tenido mononucleosis podrían tener un mayor riesgo de desarrollar LNH.
Hepatitis
Las personas con el virus de la hepatitis C tienen un mayor riesgo de desarrollar LNH. Pero este es un pequeño aumento del riesgo para las personas que viven en este país El virus de la hepatitis B también podría aumentar el riesgo.
Enfermedad celíaca
Esta es una enfermedad del intestino delgado. Afecta aproximadamente a 1 de cada 100 personas. Las personas celíacas tienen una reacción inmune al gluten, una proteína que se encuentra en el centeno, el trigo y la cebada. Esta reacción causa inflamación del intestino delgado.
Durante algún tiempo, la enfermedad celíaca ha sido un factor de riesgo conocido para un tipo raro de linfoma del intestino delgado llamado enteropatía tipo linfoma de células T (ETTL).
El riesgo parece ser mayor en personas con enfermedad celíaca mal controlada. El riesgo en personas con diagnóstico de enfermedad celíaca se ha reducido en las últimas décadas. Si tienes enfermedad celíaca, seguir una dieta sin gluten podría ayudar a reducir el riesgo.
Antecedentes familiares de LNH
Tener un padre, hermano o hermana diagnosticados con LNH aumenta ligeramente el riesgo de contraerlo. Pero esto no es un factor de riesgo importante. El riesgo general sigue siendo pequeño y la mayoría de las personas que contraen el LNH no tienen un pariente que lo haya tenido.
Cáncer y tratamiento previo
Algunos otros tipos de cáncer, particularmente los cánceres de la sangre como el linfoma de Hodgkin y la leucemia, se han relacionado con un mayor riesgo de LNH.
Los médicos no están seguros de si este aumento en el riesgo se debe al efecto del tratamiento para el primer cáncer o a los mismos factores de riesgo que causaron el primer cáncer. Pero estos son aumentos muy pequeños en el riesgo en comparación con el riesgo de no tener el tratamiento para el cáncer original.
Linfoma anaplásico de células grandes asociado a implantes mamarios (BIA-ALCL)
Algunas mujeres que tienen un implante mamario pueden desarrollar un tipo raro de linfoma de mama llamado linfoma anaplásico de células grandes. Esto incluye a las mujeres que tienen agrandamiento de senos o a las mujeres que tienen un implante para reconstruir sus senos después de una cirugía de cáncer de seno.
El riesgo de que una mujer desarrolle un linfoma anaplásico de células grandes después de un implante es pequeño. Esto puede suceder algunos años después.
Los médicos creen que, en general, los implantes son una opción segura para la reconstrucción mamaria, pero las mujeres deben ser conscientes de este riesgo. Este vínculo se asocia a los implantes texturados. No ha habido mujeres a las que se les haya diagnosticado esto después de un implante liso.
Se recomienda a las personas que han tenido un implante mamario que se pongan en contacto con su médico si tienen un bulto de hinchazón en ese seno. Este tipo de linfoma suele ser fácil de tratar con la extirpación quirúrgica del linfoma y del implante.
Otras causas posibles
Las historias sobre las causas potenciales a menudo aparecen en los medios de comunicación. No siempre está claro cuáles de las ideas reportadas están respaldadas por buena evidencia.
Puede que hayas oído hablar de una posible causa que no hemos incluido aquí. Esto se debe a que no hay pruebas que lo apoyen o a que no está totalmente claro lo que muestran las pruebas.
Síntomas
El linfoma no Hodgkin (LNH) puede causar muchos signos y síntomas diferentes, dependiendo del tipo de linfoma y de su localización en el cuerpo. Algunas veces puede no causar ningún síntoma hasta que crece bastante.
Tener uno o más síntomas no significa que usted definitivamente tenga linfoma. De hecho, muchos de los síntomas listados aquí son más propensos a ser causados por otras condiciones, como una infección. Aún así, si usted tiene alguno de estos síntomas, hágaselos revisar por un médico para que la causa pueda ser encontrada y tratada, si es necesario.
Algunos de los signos y síntomas más comunes son
- Inflamación de los ganglios linfáticos
- Escalofríos
- Pérdida de peso
- Fatiga (sentirse muy cansado)
- Abdomen (vientre) hinchado
- Sentirse lleno después de sólo una pequeña cantidad de comida
- Dolor o presión en el pecho
- Dificultad para respirar o toser
- Infecciones graves o frecuentes
- Fácil aparición de moretones o sangrado
Algunas personas con linfoma no Hodgkin tienen lo que se conoce como síntomas B:
- Fiebre (que puede aparecer y desaparecer durante varios días o semanas) sin una infección
- Sudores nocturnos intensos
- Pérdida de peso sin intentarlo (al menos el 10% del peso corporal en 6 meses)
Ganglios linfáticos inflamados
El linfoma no Hodgkin puede hacer que los ganglios linfáticos se agranden. Los ganglios linfáticos agrandados cerca de la superficie del cuerpo (como a los lados del cuello, en la ingle o en las áreas de las axilas, o por encima de la clavícula), pueden verse o sentirse como bultos debajo de la piel. Por lo general, no son dolorosas.
Aunque los ganglios linfáticos agrandados son un síntoma común del linfoma, con mucha más frecuencia son causados por infecciones. Los ganglios linfáticos que crecen en reacción a la infección se denominan ganglios reactivos o ganglios hiperplásicos y a menudo son sensibles al tacto.
Síntomas de linfoma en el abdomen
Los linfomas que comienzan o crecen en el abdomen (vientre) pueden causar hinchazón o dolor en el abdomen. Esto puede deberse a que los ganglios linfáticos u órganos como el bazo o el hígado se están agrandando, pero también puede ser causado por la acumulación de grandes cantidades de líquido.
Un bazo agrandado puede presionar el estómago, lo cual puede causar pérdida del apetito y sensación de saciedad después de sólo una pequeña comida.
Los linfomas en el estómago o los intestinos pueden causar dolor abdominal, náuseas o vómitos.
Síntomas de linfoma en el pecho
Cuando el linfoma comienza en el timo o en los ganglios linfáticos del pecho, puede ejercer presión sobre la tráquea cercana, lo cual puede causar tos, dificultad para respirar o una sensación de dolor o presión en el pecho.
La vena cava superior (VCS) es la vena grande que transporta la sangre desde la cabeza y los brazos hasta el corazón. Pasa cerca del timo y los ganglios linfáticos dentro del pecho. Los linfomas en esta área pueden presionar la VCS, lo cual puede hacer que la sangre se acumule en las venas.
Esto puede llevar a que se presente hinchazón (y algunas veces un color rojo azulado) en la cabeza, los brazos y la parte superior del pecho. También puede causar problemas para respirar y un cambio en el estado de conciencia si afecta al cerebro. Esto se llama síndrome SVC. Puede poner en peligro la vida y debe ser tratada de inmediato.
veces un color rojo azulado) en la cabeza, los brazos y la parte superior del pecho. También puede causar problemas para respirar y un cambio en el estado de conciencia si afecta al cerebro. Esto se llama síndrome SVC. Puede poner en peligro la vida y debe ser tratada de inmediato.
Síntomas de linfoma que afectan al cerebro
Los linfomas del cerebro, llamados linfomas cerebrales primarios, pueden causar dolor de cabeza, dificultad para pensar, debilidad en partes del cuerpo, cambios en la personalidad y algunas veces convulsiones.
Otros tipos de linfoma se pueden diseminar al área alrededor del cerebro y la médula espinal. Esto puede causar problemas como visión doble, entumecimiento facial y dificultad para hablar.
Síntomas de linfoma en la piel
Se pueden ver o sentir linfomas de la piel. A menudo aparecen como bultos o protuberancias rojas o púrpuras debajo de la estructura de la piel que producen comezón o picazón.
Tratamiento
Los tratamientos para el linfoma no Hodgkin que sean adecuados para usted dependen del tipo y etapa de su enfermedad, de su estado general de salud y de sus preferencias.
El tratamiento no siempre es necesario
Si su linfoma parece ser de crecimiento lento (indolente), un enfoque de esperar y ver puede ser una opción. Los linfomas indolentes que no causan signos y síntomas pueden no requerir tratamiento durante años.
Retrasar el tratamiento no significa que estará solo. Es probable que su médico programe chequeos regulares cada pocos meses para monitorear su condición y asegurarse de que su cáncer no esté avanzando.
Tratamiento del linfoma que causa signos y síntomas
Si su linfoma no Hodgkin es agresivo o causa signos y síntomas, su médico puede recomendar tratamiento. Las opciones pueden incluir:
Quimioterapia
La quimioterapia es un tratamiento farmacológico, administrado por vía oral o inyectable, que destruye las células cancerosas. Los medicamentos quimioterapéuticos se pueden administrar solos, en combinación con otros medicamentos quimioterapéuticos o combinados con otros tratamientos.
Los efectos secundarios de la quimioterapia dependen de los medicamentos que se le administren. Los efectos secundarios comunes son náuseas y pérdida de cabello. Pueden ocurrir complicaciones graves a largo plazo, como daño cardíaco, daño pulmonar, problemas de fertilidad y otros tipos de cáncer, como la leucemia.
Radioterapia
La radioterapia utiliza rayos de energía de alta potencia, como rayos X y protones, para destruir las célulascancerosas. Durante la radioterapia, usted se coloca sobre una mesa y una máquina grande dirige la radiación a puntos precisos de su cuerpo. La radioterapia se puede usar sola o en combinación con otros tratamientos para el cáncer.

Durante la radioterapia, usted se acuesta en una mesa y una máquina grande se mueve a su alrededor, dirigiendo los rayos de energía a puntos específicos de su cuerpo.
La radiación puede dirigirse a los ganglios linfáticos afectados y al área cercana de los ganglios donde la enfermedad podría progresar.
La duración de la radioterapia varía, dependiendo de la etapa de la enfermedad. Un plan de tratamiento típico puede hacer que vaya al hospital o clínica cinco días a la semana durante varias semanas, donde se somete a un tratamiento de radiación de 30 minutos en cada visita.
La radioterapia puede causar enrojecimiento de la piel y pérdida de cabello en el sitio donde se dirige la radiación. Muchas personas experimentan fatiga durante la radioterapia. Los riesgos más graves incluyen enfermedad cardíaca, accidente cerebrovascular, problemas de tiroides, infertilidad y otros tipos de cáncer, como el cáncer de mama o de pulmón.
Trasplante de médula ósea
El trasplante de médula ósea, también conocido como trasplante de células madre, implica el uso de altas dosis de quimioterapia y radiación para suprimir la médula ósea. Luego, las células madre sanas de la médula ósea de su cuerpo o de un donante se infunden en su sangre donde viajan a sus huesos y reconstruyen su médula ósea.
Las personas que se someten a un trasplante de médula ósea pueden tener un mayor riesgo de infección.
Otra terapia con medicamentos
Los medicamentos de terapia biológica ayudan al sistema inmunológico de su cuerpo a combatir el cáncer.
Por ejemplo, una terapia biológica llamada rituximab (Rituxan) es un tipo de anticuerpo monoclonal que se adhiere a las células B y las hace más visibles para el sistema inmunológico, que luego puede atacar.
El rituximab reduce el número de células B, incluyendo las células B sanas, pero su cuerpo produce nuevas células B sanas para reemplazarlas. Es menos probable que las células B cancerosas vuelvan a aparecer.
Además, un medicamento llamado ibrutinib (Imbruvica) ha sido aprobado por la Administración de Drogas y Alimentos (FDA) para algunas personas que se someten a tratamiento para el linfoma no Hodgkin.
Los medicamentos de radioinmunoterapia están hechos de anticuerpos monoclonales que transportan isótopos radioactivos. Esto permite que el anticuerpo se adhiera a las células cancerosas y entregue radiación directamente a las células. Un ejemplo de un medicamento de radioinmunoterapia utilizado para tratar el linfoma no Hodgkin es el ibritumomab tiuxetan (Zevalin).
Ensayos clínicos
Los estudios de investigación clínica (ensayos clínicos) pueden ser una opción para las personas cuya enfermedad no ha sido controlada por otras opciones de tratamiento. Pregúntele a su médico acerca de posibles estudios clínicos para su tipo de linfoma no Hodgkin.
Medicina alternativa
No se ha encontrado ninguna medicina alternativa para tratar el linfoma no Hodgkin. Pero la medicina alternativa puede ayudarle a lidiar con el estrés de un diagnóstico de cáncer y los efectos secundarios del tratamiento del cáncer. Hable con su médico acerca de sus opciones, tales como:
- Arteterapia
- Ejercicio
- Meditación
- Musicoterapia

- Ejercicios de relajación
- Espiritualidad
- Sobrellevar y apoyar
Manejo del linfoma
El tratamiento del linfoma no Hodgkin (LNH) varía enormemente, dependiendo de los siguientes factores:
- Etapa tumoral
- Fenotipo
- Histología (es decir, grado bajo, intermedio o alto)
- Síntomas
- Estado de rendimiento
- Edad del paciente
- Comorbilidades
La mayoría de la quimioterapia para el LNH, ya sea una combinación o un solo fármaco, puede administrarse en un entorno ambulatorio, en una clínica de infusión. En la clínica de infusión, enfermeras oncológicas especialmente capacitadas, supervisadas por oncólogos, administran la quimioterapia.
El apoyo al factor de crecimiento (p. ej., factor estimulante de colonias de granulocitos[GCSF], factor estimulante de colonias de macrófagos de granulocitos[GM-CSF], eritropoyetina) también se administra en un entorno de tratamiento ambulatorio.
Manejo del LNH indolente
El linfoma folicular (grado I-IIIa) comprende el 70% de este grupo. Otras entidades en este grupo incluyen el linfoma linfocítico pequeño (SLL), el linfoma linfoplasmocitoide y los linfomas de zona marginal (MZL, ganglionares o extraganglionares).
LNH en estadio I indolente y LNH en estado II contiguo
El tratamiento estándar consiste en radioterapia sola. El cuarenta por ciento de los pacientes con enfermedad en etapa limitada permanecieron libres de la enfermedad a los 10 años después de la radiación en un estudio realizado por Mac Manus y Hoppe. Ningún estudio aleatorizado ha demostrado que la quimioterapia y la radiación combinadas sean mejores que la radiación sola.
Un estudio de Rossier et al encontró que la radioterapia de campo involucrado en dosis bajas es efectiva en el tratamiento de pacientes con linfoma recurrente de bajo grado.
La radioterapia (2500-4000 cGy) produce una tasa de supervivencia libre de fallos (SLE) de 10 años del 50-60%, con una tasa de supervivencia global (SG) del 60-80%.
Ofrecer quimioterapia adyuvante a pacientes seleccionadas con LNH en estadios I-II que tienen factores de pronóstico desfavorables (p. ej., síntomas B, >2 sitios ganglionares) y a aquellas con histología folicular mixta no es irrazonable. No se ha demostrado que el tratamiento temprano en pacientes asintomáticos mejore la supervivencia.
LNH indolente no contiguo en estados II, III y IV
El tratamiento de los linfomas indolentes de células B continúa evolucionando a medida que se dispone de nuevas terapias con una potente actividad antitumoral y una toxicidad limitada.
Los anticuerpos monoclonales están cambiando el paradigma de tratamiento de los pacientes con linfomas de células B. Sin embargo, persisten las controversias con respecto a la mejor estrategia de tratamiento y el mejor momento para iniciar el tratamiento.
El curso de la enfermedad de los linfomas indolentes se caracteriza por una disminución continua de la calidad y la duración de la respuesta con cada tratamiento o tratamientos posteriores.
Este efecto se debe principalmente a la adquisición de resistencia a la quimioterapia.
Se ha aceptado que los linfomas indolentes avanzados no son curables con las terapias actualmente disponibles. Sin embargo, se pueden lograr remisiones completas sostenidas con varias modalidades de tratamiento.
El uso de rituximab, un anticuerpo monoclonal dirigido al antígeno CD20, que está presente en las células B benignas y malignas, en combinación con la quimioterapia sistémica, ha resultado en una mejoría en la duración de la remisión y la supervivencia de los pacientes con linfomas indolentes de células B, en comparación con la quimioterapia sola.
Estudios prospectivos y dos meta-análisis sugieren que la quimioterapia con rituximab, también conocida como quimio-inmunoterapia, puede estar cambiando la progresión natural de los linfomas indolentes.
Los pacientes asintomáticos, especialmente los pacientes mayores y los pacientes con problemas médicos concomitantes, la terapia diferida con observación cuidadosa es una opción. La intervención temprana en pacientes asintomáticos no parece prolongar la supervivencia.
El tiempo medio hasta la progresión es de 4-6 años, y la SG es de 6-10 años.
El tratamiento de los pacientes sintomáticos con linfomas indolentes debe centrarse en lograr la mejor calidad posible de respuesta sin producir una toxicidad excesiva.
Manejo del LNH agresivo
El linfoma difuso de células B grandes es el tipo más común de LNH. Otras entidades distintas en este grupo incluyen linfomas inmunoblásticos, anaplásicos, linfoblásticos, de células grandes, Burkitt y linfomas similares a Burkitt (linfomas de alto grado). Los linfomas de células del manto también se comportan agresivamente.

Estado I agresivo y estadio II contiguo
Basado en dos grandes ensayos aleatorios (es decir, Southwest Oncology Group[SWOG], Eastern Cooperative Oncology Group[ECOG]), la opción de tratamiento preferida para los pacientes con LNH de grado intermedio es la quimioterapia de combinación (3 ciclos de CHOP) más la radioterapia de campo involucrado.
De acuerdo con los datos del SWOG, los pacientes que son tratados con quimioterapia y radioterapia de campo involucrado tienen tasas de supervivencia libre de progresión significativamente mejores (es decir, 77% versus 66%) y tasas de supervivencia general (SG) a 5 años (es decir, 82% versus 72%) en comparación con los pacientes que sobreviven a 8 ciclos de quimioterapia (es decir, CHOP) solos.
Los pacientes con enfermedad de alto grado deben ser fuertemente considerados para el tratamiento con regímenes más agresivos más allá de CHOP.
LNH agresivo no contiguo en estados II, III y IV
Aproximadamente el 40-50% de estos pacientes se curan con la terapia estándar, aproximadamente el 35-40% responderá pero en última instancia progresará o recaerá, y el resto tendrá una enfermedad que es refractaria al tratamiento primario.
Se han desarrollado y validado sistemas de puntuación como la puntuación IPI para estimar la tasa de respuesta o la tasa de supervivencia de un paciente determinado con linfomas agresivos.
Durante muchos años, el tratamiento de los linfomas agresivos consistió en regímenes de quimioterapia con múltiples fármacos. Los estudios clínicos iniciales se centraron en la investigación del uso de regímenes más tóxicos (dosis más altas o más fármacos).
Un ensayo aleatorio prospectivo en pacientes con linfoma difuso de células grandes no mostró diferencias en la tasa de respuesta (RR), la SG o el tiempo hasta el fracaso del tratamiento (TTF) a los 3 años con cualquiera de los siguientes regímenes:
Se ha demostrado que el hiper-CVAD (ciclofosfamida, vincristina, doxorrubicina, dexametasona, alternando con metotrexato y citrabina) más rituximab logran una alta tasa de remisión duradera en pacientes con linfoma de células del manto.
Es un régimen tóxico y se utiliza típicamente en pacientes con un buen estado de rendimiento, que pueden tolerarlo; de lo contrario, se utiliza R-CHOP.
La combinación de bendamustina y rituximab se ha utilizado con éxito en pacientes con linfoma de células del manto en la primera y segunda línea. Un estudio de Weidmann y cols. encontró que la bendamustina en combinación con rituximab puede ser un tratamiento alternativo para los linfomas agresivos en pacientes ancianos que no son elegibles para el R-CHOP debido a su eficacia y baja toxicidad.
Manejo del LNH indolente recurrente
En general, el tratamiento con agentes estándar rara vez produce una cura en pacientes que han tenido una recaída. Las remisiones sostenidas después de una recaída a menudo se pueden obtener en pacientes con linfomas indolentes, pero generalmente se produce una recaída.
La supervivencia favorable después de la recaída se ha asociado con la edad menor de 60 años, la remisión completa previa en lugar de la remisión parcial, y la duración de la respuesta superior a 1 año. Para la recaída que sigue siendo de bajo grado, las siguientes son posibles opciones de tratamiento:
- Agentes alquilantes simples (clorambucil o bendamustina)
- Los nuevos agentes biológicos y los inhibidores de moléculas pequeñas que muestran resultados prometedores en pacientes con linfomas indolentes incluyen el ofatumumab, la lenalidomida y el temsirolimus[42].
- Quimioterapia de combinación – CVP, CHOP, y otros
- Análogos de purina – Fludarabina, 2-CDA
- Rituximab (resulta en un RR del 40-50% en pacientes con linfomas indolentes de células B recidivantes/refractarios) en programas de administración estándar o extendidos.
- Radioinmunoterapia
La radioinmunoterapia con rituximab para el LNH recidivante o refractario indolente logra altas tasas de respuesta general y tasas de respuesta completa con toxicidad mínima.
El tositumomab (un anticuerpo monoclonal lambda murino IgG2a dirigido contra el antígeno CD20) más 131I (Bexxar) ha sido aprobado por la Administración de Drogas y Alimentos de los Estados Unidos (FDA) para el LNH recidivante o refractario, de bajo grado, folicular o transformado.
Ibritumomab tiuxetan (Zevalin) también ha sido aprobado para su uso en el linfoma indolente recidivante. Estos agentes de radioinmunoterapia por lo general se utilizan sólo en pacientes con menos del 25% de compromiso de la médula ósea con linfoma y en pacientes refractarios al rituximab.
Manejo del LNH en adultos agresivos y recurrentes
La quimioterapia de dosis alta más el trasplante de células madre es el tratamiento de elección para los pacientes que tienen linfomas agresivos recurrentes. Los estudios preliminares indican que aproximadamente el 20-40% de los pacientes tienen un estatus de libre de enfermedad a largo plazo, pero el porcentaje exacto depende de la selección del paciente y del tratamiento específico utilizado.
Los regímenes de quimioterapia de segunda línea como ICE (ifosfamida, carboplatino, etopósido), DHAP (dexametasona, citarabina en altas dosis, cisplatino) o EPOCH (etopósido, vincristina, doxorrubicina, ciclofosfamida, prednisona) generalmente se usan con rituximab si el tumor es CD20 positivo.
Un estudio retrospectivo de Tixier et al concluyó que los regímenes que combinan dexametasona y altas dosis de citrabina con oxaliplatino (DHAOX) o carboplatino (DHAC) tienen perfiles de toxicidad más favorables que el DHAP; en particular, son mucho menos propensos a causar toxicidad renal.
La gemcitabina y la navelbina también se están intentando en estos pacientes con recaída. La quimioterapia suele ir seguida de un trasplante de células madre.
En el ensayo PARMA, los pacientes con LNH recidivante que fueron asignados al azar a un trasplante autólogo de médula ósea seguido de radioterapia de campo involucrado obtuvieron mejores resultados que los que fueron asignados al azar a quimioterapia convencional y radioterapia de campo involucrado.
Después de un estudio de seguimiento de la mediana de 5 años, la tasa de supervivencia libre de eventos (EFS) fue significativamente mejor con el trasplante (46% versus 12%), y la tasa de SG también fue mejor (53% versus 32%).
Los trasplantes alogénicos tienen tasas de recaída más bajas pero una mortalidad relacionada con el trasplante más alta que los trasplantes autólogos.
Tratamiento de los linfomas de células T
El tratamiento de los linfomas de células T sigue siendo difícil. Los linfomas de células T se dividen en dos subgrupos: trastornos cutáneos o sistémicos de células T. Típicamente, los linfomas cutáneos de células T (CTCL) se tratan con agentes tópicos y modificadores de la enfermedad oral durante las primeras etapas de la enfermedad.
La complejidad de cada subtipo de linfomas de células T, la baja incidencia y la respuesta deficiente a las terapias estándar son factores importantes que contribuyen a los malos resultados clínicos de este grupo de neoplasias.
La mayoría de los pacientes con linfomas de células T son mejor atendidos si participan en ensayos clínicos que exploran regímenes intensivos en dosis, trasplante temprano de médula ósea y/o nuevos agentes
- quimioterapéuticos. Las opciones de tratamiento para el linfoma de células T se pueden clasificar como sigue:
- Regímenes de quimioterapia de combinación – CHOP, CHOP más etopósido, regímenes basados en gemcitabina
- Agentes quimioterapéuticos únicos – Pralatrexato
- Anticuerpos monoclonales – Alemtuzumab (efectivo en la leucemia linfocítica de células T y en el linfoma hepatoesplénico de células T delta gamma)
- Inmunotoxina – Denileukin diftitox (descontinuado en enero de 2014)
Nuevos agentes biológicos e inhibidores de moléculas pequeñas – Inhibidores de la histona deacetilasa (vorinostat, panobinostat, romidepsin, belinostat), lenalidomida y bortezomib.
Cuidado Quirúrgico
El papel de la cirugía en el tratamiento de pacientes con LNH es limitado. La cirugía es útil en situaciones seleccionadas (p. ej., linfoma gastrointestinal), particularmente si la enfermedad está localizada o si existe riesgo de  perforación, obstrucción y hemorragia masiva. La orquiectomía es parte del tratamiento inicial del linfoma testicular.
perforación, obstrucción y hemorragia masiva. La orquiectomía es parte del tratamiento inicial del linfoma testicular.
Complicaciones de la terapia
- La quimioterapia potencial y otras complicaciones relacionadas con el tratamiento incluyen las siguientes:
Citopenias (es decir, neutropenia, anemia, trombocitopenia) - Náuseas o vómitos
- Infección
- Cansancio
- Neuropatía
- Deshidratación después de la diarrea o el vómito
- Toxicidad cardíaca por doxorrubicina
- Sepsis relacionada con el catéter
- Trombosis relacionada con el catéter
- Malignidades secundarias
- Síndrome de lisis tumoral
- Aterosclerosis
Síndrome de lisis tumoral
Este síndrome ocurre comúnmente después del tratamiento de LNH voluminosos de alto grado debido a su exquisita sensibilidad a la terapia, la cual es causada por su alta capacidad proliferativa. El síndrome de lisis tumoral se caracteriza por hiperuricemia, hipercalemia, hiperfosfatemia, hipocalcemia e insuficiencia renal. La muerte por asistolia cardíaca puede ocurrir por hiperpotasiemia.
Las medidas para prevenir esta complicación incluyen hidratación agresiva, administración de alopurinol y alcalinización de la orina. Es necesario un monitoreo frecuente de la entrada y salida, electrolitos, ácido úrico y creatinina. Algunas veces se requiere diálisis.
Aterosclerosis

En un estudio de 3 años, Bilora et al encontraron evidencia de que los pacientes que reciben radioterapia y quimioterapia para el linfoma (ya sea LNH o linfoma de Hodgkin) están predispuestos al desarrollo temprano de aterosclerosis.
En 96 pacientes, los investigadores encontraron un aumento del grosor de la íntima-media en el seguimiento a un año; el grosor había disminuido en el seguimiento a tres años, pero la reducción de la dilatación mediada por el flujo medida en las pacientes a un año no había mejorado en el examen a tres años.
Modificación de la dieta
Por lo general, una dieta regular es adecuada, excepto cuando el paciente es neutropénico. Los pacientes con neutropenia no deben comer frutas o verduras crudas.
A los pacientes trasplantados que tienen mucositis grave, niveles decrecientes de albúmina, o ambos, se les puede administrar nutrición parenteral total (NPT) hasta que puedan tolerar la alimentación oral.
Restricción de actividades
Las siguientes restricciones se aplican a los pacientes que son neutropénicos, trombocitopénicos o ambos:
- Evitar la exposición o el contacto con otros pacientes con enfermedades contagiosas o infecciosas.
- Usar un cepillo de dientes suave durante los episodios de neutropenia y trombocitopenia.
- No se afeite con una navaja de afeitar
Lo ideal es que los pacientes con neutropenia sean admitidos directamente en una habitación privada y que no permanezcan mucho tiempo en el servicio de urgencias para ser evaluados. Todo el personal médico debe lavarse las manos antes y después de examinar a estos pacientes.
Diagnóstico
Si usted es remitido al hospital, generalmente se le realizará una biopsia, ya que ésta es la única manera de confirmar un diagnóstico de linfoma no Hodgkin.
Biopsia
Una biopsia consiste en extirpar parte o la totalidad del ganglio linfático inflamado, que luego se estudia en un laboratorio.
Una biopsia es un procedimiento pequeño o una operación que a menudo se puede llevar a cabo bajo anestesia local (donde el área está adormecida, pero usted está despierto).
Esto puede ser realizado por un radiólogo usando un ultrasonido o una tomografía computarizada, o como una operación por un cirujano.
En algunos casos, el ganglio linfático inflamado no es fácilmente accesible y puede ser necesario un anestésico general (donde usted está dormido).
Un patólogo (un experto en el estudio del tejido enfermo) revisará la muestra de tejido para detectar la presencia de células cancerosas.
Si encuentran células cancerosas, también pueden identificar exactamente qué tipo de linfoma no Hodgkin tiene, lo cual es importante para planificar su tratamiento.
Tipos de linfoma no Hodgkin
Existen más de 30 tipos de linfoma no Hodgkin.
Otras pruebas
Si una biopsia confirma un diagnóstico de linfoma no Hodgkin, se requerirán exámenes adicionales para verificar qué tan lejos se ha diseminado el linfoma.
Esto le permite al médico diagnosticar la etapa de su linfoma.
Otros exámenes pueden incluir
- Exámenes de sangre – se tomarán muestras de sangre a lo largo de su diagnóstico y tratamiento para verificar su estado general de salud, los niveles de glóbulos rojos y blancos y plaquetas en su sangre, y qué tan bien están funcionando órganos como el hígado y los riñones.
- Radiografía de tórax – esto puede verificar si el cáncer se ha propagado al tórax o a los pulmones.
Muestra de médula ósea: se puede realizar otra biopsia para ver si el linfoma se ha diseminado a la médula ósea; esto implica el uso de una aguja larga para extraer una muestra de médula ósea de la pelvis y se puede realizar utilizando un anestésico local. - Tomografía computarizada: esta exploración toma una serie de radiografías que forman una imagen en 3D del interior del cuerpo para verificar la diseminación del cáncer.
- Imagen de resonancia magnética: esta imagen utiliza fuertes campos magnéticos para obtener una imagen detallada de las áreas de su cuerpo con el fin de verificar la diseminación del cáncer.
- Tomografía por emisión de positrones (TEP): mide la actividad de las células en diferentes partes del cuerpo y puede controlar la propagación del cáncer y el impacto del tratamiento; por lo general, se realiza al mismo tiempo que una tomografía computarizada para mostrar con precisión cómo funcionan los tejidos de diferentes partes del cuerpo.
- Punción lumbar – usando una aguja delgada, se toma una muestra de líquido cefalorraquídeo y se examina para ver si contiene células de linfoma.
Etapas del linfoma no Hodgkin
Cuando se complete la prueba, debería ser posible determinar la etapa de su linfoma. “Clasificar” significa clasificar el cáncer por su grado de diseminación.
Los principales etapas del linfoma no Hodgkin son:
- Etapa 1 – el cáncer se limita a un grupo de ganglios linfáticos, como el cuello, la axila o los ganglios inguinales, ya sea por encima o por debajo del diafragma (la capa de músculo que se encuentra debajo de los pulmones).
- Parte 2 – 2 o más grupos de ganglios linfáticos están afectados, ya sea por encima o por debajo, pero sólo en un lado del diafragma.
- Etapa 3 – el cáncer se ha propagado a grupos de ganglios linfáticos a ambos lados del diafragma, arriba y abajo.
- Parte 4 – el linfoma se ha diseminado más allá del sistema linfático y ahora está presente tanto en los ganglios linfáticos como en los órganos o la médula ósea.
Los profesionales de la salud también agregan la letra “A” o “B” a su etapa para indicar si tiene o no ciertos síntomas.
“Se coloca una “A” después de la etapa si usted no tiene síntomas adicionales aparte de nódulos linfáticos inflamados.
“La letra “B” se coloca después de su etapa si tiene síntomas adicionales de pérdida de peso, fiebre o sudores  nocturnos.
nocturnos.
En algunos casos, los profesionales de la salud también utilizan letras adicionales para indicar dónde se desarrolló el cáncer por primera vez.
Por ejemplo, “E” (extranodal) significa el cáncer desarrollado fuera del sistema linfático.
Lea más sobre cómo prepararse y comprender los resultados de su prueba de cáncer.
Clasificación del linfoma no Hodgkin
Las pruebas también pueden ayudar a los profesionales de la salud a decidir el “grado” del cáncer.
Existen dos grados principales de linfoma no Hodgkin:
- El linfoma no Hodgkin de bajo grado o indolente es aquel en el que el cáncer crece lentamente y es posible que usted no experimente ningún síntoma durante muchos años.
- El linfoma no Hodgkin de alto grado o agresivo es el lugar donde el cáncer crece rápida y agresivamente.
Los tumores de bajo grado no necesariamente necesitan tratamiento médico inmediato, pero a veces son más difíciles de curar completamente.
Los linfomas de alto grado necesitan ser tratados inmediatamente, pero tienden a responder mucho mejor al tratamiento y a menudo se pueden curar.
En algunos casos, los linfomas de bajo grado pueden convertirse en linfomas de alto grado con el tiempo.
Pronóstico de vida
La supervivencia depende de muchos factores diferentes. Depende de su condición individual, tipo de cáncer, tratamiento y nivel de condición física. Así que nadie puede decirte exactamente cuánto tiempo vivirás.
Estas son estadísticas generales basadas en grandes grupos de pacientes. Recuerde, ellos no pueden decirle lo que sucederá en su caso individual.
Su médico le puede dar más información acerca de su propio pronóstico.
Supervivencia para todos los linfomas no Hodgkin
Generalmente, para personas con linfoma no Hodgkin en Inglaterra y Gales:
- Aproximadamente 80 de cada 100 personas (aproximadamente el 80%) sobreviven a su cáncer durante un año o más después del diagnóstico.
- alrededor de 70 de cada 100 personas (alrededor del 70%) sobreviven a su cáncer durante 5 años o más después del diagnóstico
- casi 65 de cada 100 personas (casi el 65%) sobreviven a su cáncer durante 10 años o más después del diagnóstico
Supervivencia para el LNH de bajo grado
Los linfomas de bajo grado pueden ser difíciles de eliminar por completo. Pero pueden mantenerse bajo control durante varios años.
No hay estadísticas de supervivencia en todo el Reino Unido disponibles para los diferentes tipos y estadios de LNH.
 Se dispone de estadísticas de supervivencia para cada estadio del linfoma folicular y de la zona marginal en una zona de Inglaterra. Estos son para personas diagnosticadas entre 2004 y 2011.
Se dispone de estadísticas de supervivencia para cada estadio del linfoma folicular y de la zona marginal en una zona de Inglaterra. Estos son para personas diagnosticadas entre 2004 y 2011.
Supervivencia para los linfomas de alto grado
Los linfomas de alto grado (agresivos) generalmente necesitan un tratamiento más intensivo que los de bajo grado. Pero a menudo responden bien al tratamiento. Mucha gente está curada.
No hay estadísticas de supervivencia en todo el Reino Unido disponibles para los diferentes tipos y estadios de LNH. Se dispone de estadísticas de supervivencia para cada estadio del linfoma difuso de células B en una zona de Inglaterra. Estos son para personas diagnosticadas entre 2004 y 2011.
Qué afecta la supervivencia
El pronóstico depende de la etapa del linfoma cuando se diagnosticó. La etapa le informa sobre el número y las partes del cuerpo que están afectadas por el linfoma.
El tipo y grado también afecta su probable supervivencia. La nota es muy importante. Significa qué tan anormales se ven las células bajo el microscopio. Los linfomas de bajo grado tienden a crecer más lentamente que los linfomas de alto grado.
Varios otros factores también afectan su pronóstico.
Índice Internacional de Pronóstico del Linfoma Folicular (FLIPI)
Para el linfoma folicular, los médicos utilizan una escala llamada Follicular Lymphoma International Prognostic Index (FLIPI). Tiene 5 factores pronósticos que los médicos utilizan para planificar el tratamiento y predecir cómo las personas pueden responder al tratamiento. Estos 5 factores son:
- ser mayor de 60 años
- con linfoma folicular en estadio 3 ó 4
- tener un nivel bajo de glóbulos rojos (hemoglobina)
- tener más de 4 áreas de ganglios linfáticos afectados por linfoma
un nivel en sangre más alto de lo normal de una enzima llamada LDH (deshidrogenasa láctica en suero)
Si usted no tiene factores de pronóstico malo, tiene un puntaje de 0. Las personas con todos los factores de pronóstico malo tienen un puntaje de 5. El médico utiliza esta puntuación para dividir a las personas con linfoma folicular en tres grupos:
- bajo riesgo si no tiene o tiene un factor de pronóstico deficiente
- riesgo intermedio (moderado) si tiene dos factores de pronóstico precario
- riesgo alto, si usted tiene 3 o más factores de pronóstico deficiente
Índice pronóstico para el linfoma difuso de células B grandes
Para el linfoma difuso de células B grandes, los médicos agrupan estos factores para crear un índice pronóstico. Un índice pronóstico es una manera de tratar de decidir quién tiene un mayor riesgo de que el linfoma regrese después del tratamiento.
Esta escala es sólo para personas con linfomas difusos de células B grandes – no para personas con linfomas de bajo grado.
Para calcular el índice pronóstico, usted anota un punto por cada uno de los siguientes puntos:
- mayores de 60 años
- linfoma en estadio 3 ó 4 en el momento del diagnóstico
- un nivel en sangre más alto de lo normal de una enzima llamada LDH (lactato deshidrogenasa) estado de desempeño de más de 2
- Linfoma no Hodgkin en más de un sitio fuera de su sistema linfático (en sus huesos, por ejemplo).
El estado de desempeño es un sistema de puntuación que describe qué tan bien se encuentra y cuánto puede cuidarse a sí mismo.
0 significa que usted está completamente activo y bien. Su estado de rendimiento será superior a 2 si necesita permanecer en cama o en una silla durante más de la mitad del día y necesita mucha ayuda para cuidarse.
Si usted no tiene factores de pronóstico malo, tiene un puntaje de 0. Las personas con todos los factores de pronóstico malo tienen un puntaje de 5.
- Un puntaje de 0 o 1 significa que es más probable que usted responda bien al tratamiento y que es poco probable que el linfoma reaparezca.
- Una puntuacion de 2 significa que usted tiene un riesgo moderadamente bajo de que el linfoma regrese.
- Un puntaje de 3 significa que usted tiene un riesgo moderadamente alto de que el linfoma regrese.
Acerca de estas estadísticas
Los términos 1 año de supervivencia y 5 años de supervivencia no significan que usted sólo vivirá durante 1 o 5 años. Se relacionan con el número de personas que todavía están vivas un año o cinco años después del diagnóstico de cáncer.
Algunas personas viven mucho más de 5 años.
Clasificación
Existen diferentes tipos y subtipos de LNH. Es muy importante saber qué tipo y subtipo se ha diagnosticado. A continuación se presentan los tipos y subtipos más comunes, incluyendo información sobre cómo se puede tratar cada uno de ellos. Para obtener más información sobre las opciones de tratamiento descritas aquí, consulte la sección Opciones de tratamiento.
Tipos de LNH
Primero, el médico determinará en qué tipo de célula comenzó el linfoma y clasificará la enfermedad dentro de uno de los tres grupos principales:
- Linfoma de células B. Aproximadamente el 90% de las personas en los países occidentales con linfoma tienen linfoma de células B.
- Linfoma de células T. Aproximadamente el 10% de las personas con linfoma tienen linfoma de células T. Estos linfomas son más frecuentes en los países asiáticos.
- Linfoma de células NK. Menos del 1% de las personas con linfoma tienen linfoma de células NK.
El LNH también se describe por la rapidez con la que crece el cáncer, ya sea “indolente” o “agresivo”. El LNH indolente y el LNH agresivo son igualmente comunes en los adultos. En los niños, el LNH agresivo es más común.
LNH
- LNH indolente. Estos tipos de linfoma crecen lentamente. Como resultado, es posible que las personas con LNH indolente no necesiten iniciar el tratamiento cuando se diagnostica por primera vez. Se les sigue de cerca y el tratamiento sólo se inicia cuando desarrollan síntomas o cuando la enfermedad comienza a cambiar. Esto se llama espera vigilante o vigilancia activa.
- Cuando el linfoma indolente se localiza sólo en una o dos áreas adyacentes, se denomina enfermedad localizada (estadios I y II, ver la sección Etapas). Para las personas con enfermedad localizada, a menudo se utiliza la radioterapia. Sin embargo, la mayoría de los pacientes con LNH indolente tienen enfermedad en estadio III o IV en el momento del diagnóstico. Existen muchos tratamientos efectivos para estas etapas del LNH indolente. Sin embargo, puede reaparecer meses o años después de haber terminado el tratamiento y requerir más tratamiento.
- LNH agresiva. Estos tipos de linfoma se pueden desarrollar rápidamente y el tratamiento generalmente se inicia en cuestión de semanas. Estos tipos de linfoma generalmente necesitan quimioterapia más intensiva. El médico puede recomendar radioterapia para tratar la enfermedad en estadio I o II y para tratar el linfoma donde el sitio de la enfermedad es grande, a veces llamado enfermedad “voluminosa”. Algunas formas de linfoma agresivo se pueden curar con un tratamiento efectivo.
Algunos subtipos de linfoma no pueden clasificarse fácilmente como indolentes o agresivos. Por ejemplo, el linfoma de células del manto (ver abajo) tiene características de LNH indolentes y agresivas.
Subtipos de LNH

Además de determinar si el LNH es indolente o agresivo y si es linfoma de células B, de células T o de células NK, es muy importante determinar el subtipo de LNH.
Esto se debe a que cada subtipo puede comportarse de manera diferente y puede requerir tratamientos diferentes. Hay más de 60 subtipos de LNH, aunque algunos son bastante raros. A continuación se describen los subtipos más comunes, junto con información básica sobre los diferentes tratamientos. Obtenga más información en la sección Opciones de tratamiento.
Distinguir entre los diferentes subtipos de LNH puede ser difícil y requiere patólogos o hematopatólogos expertos en el diagnóstico del linfoma. Estos especialistas utilizan técnicas sofisticadas y trabajan en estrecha colaboración con oncólogos experimentados.
El diagnóstico se basa en la apariencia del linfoma bajo el microscopio. Los médicos confirman el diagnóstico con información adicional de otras pruebas, incluyendo pruebas de material genético dentro de las células del linfoma. Para obtener más información sobre este proceso, consulte la sección Diagnóstico.
Subtipos de linfoma de células B
Estos son los subtipos más comunes del linfoma de células B.
Linfoma difuso de células B grandes (DLBCL)
es la forma más común de linfoma. Aproximadamente el 30% de los LNH en los Estados Unidos es de este tipo. Es una forma agresiva de LNH que involucra órganos que no son los ganglios linfáticos aproximadamente el 40% de las veces. Aproximadamente 2 de cada 3 personas con DLBCL se curan con quimioterapia administrada en combinación con rituximab (Rituxan). La radioterapia también se utiliza para algunos pacientes, especialmente si el linfoma se encuentra en un área limitada.
El médico puede examinar el líquido alrededor del cerebro, llamado líquido cefalorraquídeo (LCR), en ciertos casos al momento del diagnóstico y recomendar tratamientos para prevenir que el linfoma se disemine al cerebro, llamados profilaxis del sistema nervioso central (SNC).
Sin embargo, la mayoría de los pacientes no necesitan este tipo de tratamiento.
Investigaciones recientes muestran que existen diferentes tipos de DLBCL, incluyendo centros germinales y no germinales. Los estudios de investigación, llamados ensayos clínicos, continúan analizando si los pacientes deben recibir diferentes tipos de tratamiento para estos diferentes tipos de DLBCL.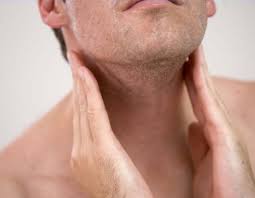
Linfoma folicular
es la segunda forma más común de linfoma en los Estados Unidos y Europa. Aproximadamente el 20% de las personas con LNH tienen este subtipo. Por lo general, comienza en los ganglios linfáticos, es más a menudo indolente y crece muy lentamente. Las personas con linfoma folicular en estadio I temprano se pueden curar con radioterapia.
Para algunos, el trasplante de médula ósea o de células madre puede curar la enfermedad. Los pacientes con linfoma folicular pueden recibir una combinación de quimioterapia, anticuerpos monoclonales, un tipo de terapia dirigida y/o radioterapia. O bien, pueden ser seguidos de cerca con una espera vigilante y comenzar el tratamiento sólo cuando aparecen los síntomas.
Los ensayos clínicos recientes sugieren que los pacientes con linfoma folicular han vivido más tiempo durante las últimas décadas. La investigación muestra que el rituximab solo o en combinación con fármacos como la bendamustina (Treanda) y la lenalidomida (Revlimid) son efectivos para este subtipo. Hay muchos medicamentos nuevos que se están probando para el tratamiento del linfoma folicular
Con el tiempo, el linfoma folicular puede convertirse en DLBCL (ver arriba), que luego requerirá un tratamiento más agresivo. Esto se llama transformación. Si el linfoma folicular se transforma, se puede tratar de la misma manera que el DLBCL.
La radioterapia localizada es a menudo una opción de tratamiento común para las personas con LNH en estadio I y para algunas personas con LNH en estadio II.
Linfoma de células del manto.

Aproximadamente del 5% al 7% de las personas con LNH tienen linfoma de células del manto. Aparece con mayor frecuencia en personas mayores de 60 años y es mucho más común en hombres que en mujeres. Generalmente afecta a la médula ósea, los ganglios linfáticos, el bazo y el sistema gastrointestinal, que incluye el esófago, el estómago y los intestinos.
El linfoma de células del manto se identifica por una proteína llamada ciclina D1 o por un cambio genético dentro de las células del linfoma que involucra los cromosomas 11 y 14. Algunos pacientes tienen una forma de la enfermedad de crecimiento más lento y si los pacientes no tienen síntomas o una cantidad significativa de la enfermedad, a algunos se les puede prescribir una espera vigilante.
El tratamiento del linfoma de células del manto a menudo utiliza una combinación de quimioterapia y un anticuerpo monoclonal.
Para los pacientes más jóvenes que por lo demás están sanos, la quimioterapia de alta dosis con trasplante autólogo de células madre da como resultado la remisión más prolongada, y pueden recibir terapia de mantenimiento con el anticuerpo monoclonal rituximab. Para los pacientes mayores o aquellos que no pueden recibir un trasplante autólogo de células madre, la terapia de mantenimiento con rituximab es un enfoque de tratamiento estándar.
Si la quimioterapia no funciona o la enfermedad reaparece, llamada recurrencia, existen opiniones diferentes sobre la mejor manera de tratar el linfoma de células del manto.
La investigación muestra que fármacos como el acalabrutinib (Calquence), el ibrutinib (Imbruvica) y la lenalidomida (Revlimid) pueden ser tratamientos efectivos para este subtipo. Los investigadores están estudiando estos medicamentos como parte del tratamiento de primera línea. Los investigadores también están estudiando nuevos medicamentos para el linfoma de células del manto.
Linfoma linfocítico pequeño.

Este tipo de linfoma es la misma enfermedad que la leucemia linfocítica crónica (LLC) de células B sin una cantidad significativa de enfermedad en la sangre. Aproximadamente el 5% de las personas con LNH tienen este subtipo, que se considera linfoma indolente.
Es posible que las personas con linfoma linfocítico pequeño no necesiten tratamiento, sino que reciban una espera vigilante. Algunos pacientes reciben una combinación de quimioterapia y un anticuerpo monoclonal.
El ibrutinib está ahora aprobado para los pacientes cuando la enfermedad regresa después del tratamiento inicial. Algunos pacientes pueden usar ibrutinib como parte del tratamiento inicial, aunque todavía se está estudiando.
Linfoma de doble golpe.
Este es un subtipo altamente agresivo de DLBCL, que representa alrededor del 5% de los casos. En raras ocasiones, el linfoma folicular de bajo grado también puede transformarse en linfoma de doble golpe.
Los linfomas de doble golpe tienen cambios en el gen MYC y en el gen BCL2 o BCL6. El linfoma de doble golpe a menudo se diagnostica en adultos mayores y actualmente no existe un régimen de tratamiento establecido, aunque las combinaciones de quimioterapia y rituximab son las opciones más comunes.
Linfoma primario mediastínico de células B grandes.

Esta es una forma agresiva de DLBCL . Aparece como una gran masa en el área del pecho. La masa puede causar problemas respiratorios o síndrome de la vena cava superior (VCS), un conjunto de síntomas causados por la obstrucción o compresión parcial de la vena cava superior. La vena cava superior es la vena principal que transporta la sangre desde la cabeza, el cuello, la parte superior del pecho y los brazos hasta el corazón. El linfoma mediastínico de células B grandes es más común en mujeres entre los 30 y 40 años de edad.
Aproximadamente el 2.5% de las personas con LNH tienen este subtipo. Con mucha frecuencia, los médicos lo tratan con quimioterapia de combinación más rituximab. La radioterapia en el pecho se puede utilizar en pacientes para los cuales la quimioterapia no funcionó.
Para el linfoma que no ha respondido a la quimioterapia y la radiación, la terapia con células T puede ser una opción. Un linfoma estrechamente relacionado llamado linfoma mediastínico de la zona gris (MGZL) también puede ocurrir en el mismo grupo de edad. Se trata de una manera similar a la del linfoma primario mediastínico de células B grandes.
Linfoma de células B de la zona marginal esplénica.
Este tipo de linfoma comienza en el bazo y generalmente afecta la médula ósea y la sangre. Por lo general, es de crecimiento lento y el enfoque del tratamiento es a menudo la espera vigilante. Si un paciente necesita tratamiento, este tipo de linfoma a menudo se trata con rituximab, aunque algunos pacientes también pueden necesitar quimioterapia. En algunas circunstancias, puede ser necesaria la extirpación quirúrgica del bazo.
Linfoma extraganglionar marginal de células B
Este tipo de linfoma ocurre más comúnmente en el estómago. Sin embargo, también puede ocurrir en el pulmón, la piel, la tiroides, la glándula salival o en la órbita, adyacente al ojo o en el intestino. Los pacientes con este tipo de linfoma a veces tienen antecedentes de enfermedad autoinmunitaria, como lupus, artritis reumatoide o síndrome de Sjögren.
Cuando la MALT ocurre en el estómago, algunas veces es causada por una bacteria llamada Helicobacter pylori. Cuando la MALT es causada por esta bacteria, a veces los antibióticos pueden tratar eficazmente la enfermedad. Para la enfermedad que sólo afecta un área, la radioterapia a veces puede curar la MALT. El rituximab con o sin quimioterapia también se utiliza para tratar la MALT en algunos casos.
Linfoma de células B de la zona marginal ganglionar.
Este raro tipo de linfoma indolente afecta a los ganglios linfáticos. Aproximadamente el 1% de las personas con linfoma tienen este subtipo. En general, los médicos tratan este subtipo de linfoma de manera similar al linfoma folicular (ver arriba).
Linfoma linfoplasmático.
Esta es una forma indolente de linfoma, y el 1% de las personas con LNH tienen este subtipo. Esta forma de linfoma a menudo afecta a la médula ósea y, a veces, a los ganglios linfáticos y al bazo. En muchos pacientes, este linfoma produce una proteína, llamada “proteína M”, que se encuentra en la sangre.

Cuando esto ocurre, la afección se denomina macroglobulinemia de Waldenstrom (WM). Los pacientes con WM a veces tienen una viscosidad sérica elevada, o sangre “espesa”, que puede causar síntomas como dolor de cabeza, visión borrosa, mareos y dificultad para respirar. El tratamiento puede incluir
- Espera vigilante
- Quimioterapia
- Terapia dirigida con anticuerpos monoclonales
- Combinaciones de quimioterapia y anticuerpos monoclonales
Los investigadores de los ensayos clínicos están estudiando el uso de quimioterapia seguida de trasplante de células madre como una opción de tratamiento, que puede ser útil si el linfoma regresa después del tratamiento inicial.
Linfoma de derrame primario.
Esta forma rara y muy agresiva de linfoma se presenta con mayor frecuencia en las personas:
- Que tienen el virus de inmunodeficiencia humana (VIH), el cual causa el síndrome de deficiencia autoinmunitaria (SIDA).
- Cuyo sistema inmunológico no funciona bien por otras razones
- Es mayor de edad
Este linfoma a menudo aparece como líquido alrededor del pulmón, el corazón o la cavidad abdominal. A menudo, no hay masas tumorales. Se trata de la misma manera que otros linfomas difusos de células grandes (ver arriba).
Linfoma de Burkitt/Leucemia de células de Burkitt.
Esta es una forma muy rara y agresiva de linfoma. Existen tres formas de linfoma de Burkitt:
- Endémico
- Esporádico
- Linfoma relacionado con la inmunodeficiencia
El subtipo endémico ocurre con mayor frecuencia en África, aparece con mayor frecuencia en los maxilares de los niños y suele estar asociado con la infección por el VEB. También puede estar asociada con el VIH. En los Estados Unidos, el linfoma de Burkitt a veces aparece con una masa en el abdomen, pero puede afectar muchas otras partes del cuerpo. Debido a que este tipo de linfoma se disemina rápidamente, necesita tratamiento inmediato.
El linfoma de Burkitt a menudo es curable. Una serie de tratamientos con quimioterapia, cada uno de los cuales suele administrarse durante varios días en un hospital, puede llevar a una remisión a largo plazo en más del 80% de los pacientes.
